Truyền tiểu cầu áp dụng cho các trường hợp cần điều trị và phòng ngừa chảy máu do giảm tiểu cầu. Quy trình truyền tiểu cầu cần được thực hiện đúng quy chuẩn, chỉ định từ bác sĩ chuyên khoa mới mang lại hiệu quả tối ưu.
05/06/2023 | Giảm tiểu cầu sốt xuất huyết: mọi vấn đề cần biết 03/04/2023 | Thuốc tăng tiểu cầu cho bệnh nhân bị giảm tiểu cầu trong máu 27/03/2023 | Bệnh giảm tiểu cầu vô căn là do đâu? Điều trị như thế nào?
1. Tiểu cầu và chế phẩm tiểu cầu
1.1. Tiểu cầu
Tiểu cầu là tế bào nhỏ ở trong máu có tác dụng giúp hình thành cục máu đông để cầm máu khi cơ thể có tổn thương. Bản chất của nó là mảnh vỡ của tế bào tiểu cầu gốc ở tủy xương giải phóng vào máu. Nếu thành mạch bị mất đi tính nguyên vẹn ban đầu thì hệ thống tín hiệu kích hoạt báo động tiểu cầu tập trung tại nơi bị chảy máu để hình thành chuỗi phản ứng đông giúp cầm máu.
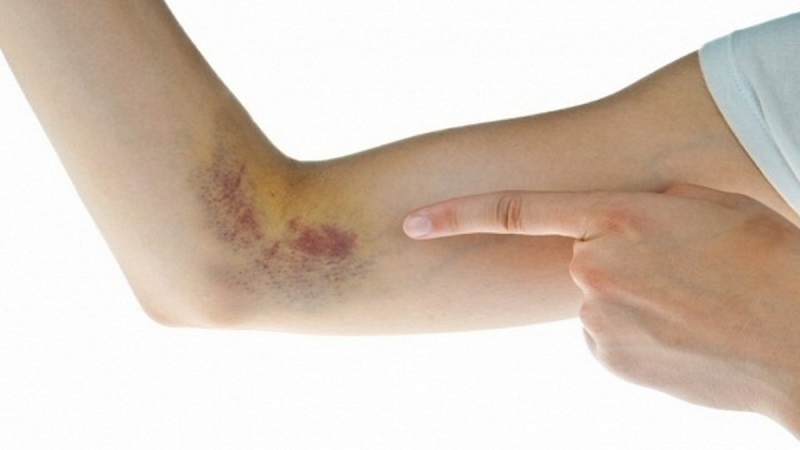
Người bị giảm tiểu cầu thường có các mảng bầm tím dưới da
Khi số lượng tiểu cầu giảm hay tiểu cầu bị rối loạn chức năng vì một nguyên nhân nào đó thì nguy cơ chảy máu tự nhiên tăng lên, máu khó cầm. Kết quả các sự xuất hiện của hàng loạt tình trạng như chảy máu chân răng, chảy máu cam, da có vết bầm tím, xuất huyết tiêu hóa, thậm chí còn xuất huyết não,...
Người bị giảm tiểu cầu thường có dấu hiệu xuất huyết với các biểu hiện:
- Xuất huyết dưới da: có các chấm, nốt hoặc mảng bầm tím.
- Xuất huyết mắt, mũi, niêm mạc, răng miệng.
- Xuất huyết tiêu hóa: nôn ra máu, đại tiện có máu trong phân, đi tiểu ra máu,...
- Phụ nữ bị băng kinh, kinh nguyệt kéo dài,...
1.2. Chế phẩm tiểu cầu
Chế phẩm tiểu cầu là dạng chế phẩm được lấy từ máu của người hiến tiểu cầu hoặc hiến máu toàn phần. Chế phẩm này được dùng khi một người nào đó đang gặp phải tình trạng chảy máu hoặc số lượng tiểu cầu trong máu đang quá ít.
Tiểu cầu có tính kết dính và đời sống ngắn nên chỉ có hạn dùng dưới 5 ngày tính từ ngày được lấy và cần được bảo quản ở điều kiện 20 - 24 độ C với điều kiện lắc liên tục.
Quá trình truyền tiểu cầu được thực hiện tương tự như quá trình truyền các chế phẩm khác từ máu. Thông qua tĩnh mạch, các đơn vị tiểu cầu sẽ được đưa vào cơ thể để cầm máu ngay tức thì.
2. Truyền tiểu cầu: chỉ định và chống chỉ định
2.1. Chỉ định truyền tiểu cầu
Truyền tiểu cầu được chỉ định lâm sàng cho các bệnh nhân có chảy máu gồm:

Truyền tiểu cầu được bác sĩ chỉ định cho các trường hợp bị chảy máu do giảm tiểu cầu
- Bệnh nhân chảy máu lâm sàng có giảm tiểu cầu dù số lượng tiểu cầu >10x109/L.
- Bệnh nhân bị chảy máu nghiêm trọng cần được truyền một thể tích máu lớn. Trường hợp này truyền tiểu cầu và truyền máu sẽ giúp giảm nguy cơ tử vong cho người bệnh.
- Bệnh nhân bị rối loạn chức năng tiểu cầu mắc phải hoặc rối loạn chức năng tiểu cầu bẩm sinh đang cần được phẫu thuật.
- Bệnh nhân đang dùng thuốc kháng tiểu cầu cần phẫu thuật do đang bị chảy máu tiến triển (trừ trường hợp aspirin đơn thuần).
Chỉ định truyền tiểu cầu dự phòng nhằm mục đích phòng ngừa chảy máu cho các trường hợp:
- Bị giảm tiểu cầu nặng phải hóa trị và ghép tế bào gốc tạo máu: truyền tiểu cầu dự phòng được xem xét khi số lượng tiểu cầu dưới 10x109/L không thấy kèm yếu tố rủi ro hoặc < 20x109/L khi có các yếu tố khiến tiểu cầu giảm thêm.
- Bệnh nhân đang nguy kịch không có chảy máu cấp tính, truyền tiểu cầu nếu số lượng tiểu cầu < 20x109/L.
Riêng với trẻ nhỏ, cần quản lý chặt chẽ số lượng tiểu cầu và có thể truyền tiểu cầu khi tiểu cầu ở trẻ sơ sinh đủ tháng < 25x109/L và các trường hợp trẻ sơ sinh khác bị giảm tiểu cầu với số lượng tiểu cầu thấp hơn 30 - 50x109/L.
Mặc dù ngưỡng tiểu cầu mục tiêu để kiểm soát chảy máu cho bệnh nhân bị giảm tiểu cầu thứ phát vẫn chưa có sự đồng thuận nhưng hầu hết chuyên gia đồng ý truyền tiểu cầu để duy trì số lượng trên 50x109/L đồng thời thay thế yếu tố đông máu và điều chỉnh nguyên nhân cơ bản.
2.2. Chống chỉ định truyền tiểu cầu
Truyền tiểu cầu chống chỉ định với các trường hợp:
- Bệnh nhân bị đông máu nội mạch lan tỏa mạn.
- Người không bị chảy máu.
- Giảm tiểu cầu miễn dịch (trừ trường hợp có chảy máu lâm sàng đáng kể).
- Bị chảy máu không liên quan đến giảm tiểu cầu hay rối loạn chức năng tiểu cầu.
- Người bị giảm tiểu cầu do giảm tiểu cầu huyết khối hay Heparin cũng là đối tượng chống chỉ định truyền tiểu cầu trừ trường hợp bị xuất huyết đe dọa đến sự sống.
- Dùng tiểu cầu dự chảy máu thường quy sau khi được phẫu thuật tim.
3. Một số bất lợi có thể gặp phải do truyền tiểu cầu
Các phản ứng có nguy cơ gặp phải liên quan đến việc truyền tiểu cầu: sốt run, dị ứng, nhiễm trùng huyết, tổn thương phổi cấp, HIV, HCV, HBV,.... Trong đó, thường gặp nhất là lạnh run và sốt.

Trong quá trình truyền tiểu cầu người bệnh có thể bị lạnh run và sốt
Phản ứng dị ứng có biểu hiện: nổi mề đay, ngứa, phản vệ, sốc phản vệ,... cũng dễ gặp ở truyền tiểu cầu hơn sơ với truyền hồng cầu vì phải ứng này xảy ra với protein có trong huyết tương, loại bỏ huyết tương khỏi tiểu cầu đậm đặc thì nguy cơ gặp các phản ứng dị ứng này cũng sẽ được giảm xuống.
Trường hợp lây truyền vi khuẩn tuy hiếm khi xảy ra nhưng do môi trường tiểu cầu đậm đặc hơn hồng cầu nên vi khuẩn vẫn có khả năng phát triển.
Như vậy, các trường hợp giảm tiểu cầu đe dọa chảy máu hoặc đang bị chảy máu có lượng tiểu cầu thấp sẽ được chỉ định truyền tiểu cầu. Điều đáng nói là quá trình này vẫn gặp một số bất lợi như đã nói ở trên nên cần được thực hiện và giám sát ở môi trường y tế uy tín, đảm bảo đầy đủ mọi tiêu chuẩn về điều kiện vật tư y tế và an toàn chống nhiễm khuẩn. Đây là yếu tố cần thiết để hạn chế biến chứng và đảm bảo điều kiện tốt nhất cho sức khỏe.
Truyền tiểu cầu là một chỉ định y tế liên quan đến chế phẩm máu nên luôn cần được so sánh giữa nguy cơ với lợi ích. Để đảm bảo tính chính xác trong chẩn đoán và hiệu quả điều trị bền vững về sau người bệnh cần được tích cực tìm ra nguyên nhân làm ảnh hưởng đến chức năng và số lượng tiểu cầu.


