Thai nhi ngay từ khi ở trong bụng mẹ đã có thể mắc những khiếm khuyết cơ thể (hay còn gọi là dị tật thai nhi) và chỉ được phát hiện sau khi sinh ra. Tuy nhiên, nhờ vào sự phát triển của y học tiên tiến ngày nay, dị tật thai nhi có thể được chẩn đoán và nhận biết ngay từ trong bụng mẹ thông qua các xét nghiệm sàng lọc trước sinh, trong đó có xét nghiệm QF-PCR.
13/12/2019 | Xét nghiệm NIPT sàng lọc trước sinh - "Ring" ngay ưu đãi lớn 05/11/2019 | Ý nghĩa của sàng lọc trước sinh và sơ sinh mẹ bầu không được bỏ qua 05/11/2019 | Tiến hành xét nghiệm sàng lọc trước sinh như thế nào? 05/11/2019 | Xét nghiệm sàng lọc trước sinh là gì và những ai nên đi sàng lọc?
1. Xét nghiệm QF-PCR trong chẩn đoán trước sinh là gì?
Xét nghiệm này có tên đầy đủ là Quantitative Fluorescence PCR, là một phương pháp xét nghiệm áp dụng kỹ thuật sinh học phân tử nhằm chẩn đoán các bất thường lệch bội NST (nhiễm sắc thể) của thai nhi từ tế bào ối.

Xét nghiệm QF-PCR chẩn đoán bất thường lệch bội NST ở thai nhi
Ở xét nghiệm này, các đoạn DNA ngắn đặc hiệu của thai nhi được khuếch đại bằng kỹ thuật nhân đoạn gen (PCR). Các đoạn DNA khuếch đại được đánh dấu với tín hiệu huỳnh quang và định lượng bằng điện di mao quản trên hệ thống máy giải trình tự gen ABI 3500.
2. Chẩn đoán bất thường của thai nhi với xét nghiệm QF-PCR
Hiện nay, xét nghiệm này sử dụng mẫu dịch ối, thường được tiến hành để xác định xem thai nhi có mắc các hội chứng thường gặp dưới đây hay không:
- Hội chứng Down: do lệch bội NST số 21 hay Trisomy 21 gây ra.
- Hội chứng Edwards: do lệch bội NST số 18 hay Trisomy 18 gây ra.
- Hội chứng Patau: do lệch bội NST số 13 hay Trisomy 13 gây ra.
- Hội chứng Turner, Jacobs, Klinefelter,... do lệch bội NST giới tính X, Y gây ra.
3. Chỉ định làm xét nghiệm này khi nào?
Xét nghiệm này thường được chỉ định làm kết hợp với các xét nghiệm NST từ tế bào dịch ối cho các thai phụ ở các trường hợp dưới đây:
- Chẩn đoán nguy cơ cao dị tật bẩm sinh ở trẻ khi làm xét nghiệm sàng lọc qua huyết thanh (như Double Test hay Triple Test).
- Kết quả siêu âm thai bất thường: thiểu sản xương mũi, khoảng sáng sau gáy trên 3mm, bàn chân vẹo, dị tật ống tiêu hóa, dị tật tim,...
- Thai phụ từ 35 tuổi trở lên.
- Thai phụ có tiểu sử mang thai hoặc sinh con mắc bệnh di truyền.
- Tiền sử gia đình thai phụ mắc bệnh di truyền.

Thai phụ có tiểu sử sinh con mắc bệnh di truyền nên làm xét nghiệm QF-PCR
4. Quy trình xét nghiệm QF-PCR
Xét nghiệm này có thể sử dụng nhiều loại mẫu bệnh phẩm khác nhau như máu, gai rau, dịch ối, máu dây rốn... tuy nhiên thì xét nghiệm trên dịch ối được áp dụng phổ biến nhất.
Quy trình xét nghiệm được thực hiện theo trình tự sau:
- Thai phụ thực hiện chọc ối dưới hướng dẫn của siêu âm khi thai được 16-18 tuần. Chọc hút bằng cách dùng kim chọc qua thành bụng để lấy 4-6ml dịch ối thực hiện xét nghiệm QF-PCR.
- Mẫu được vận chuyển đến phòng xét nghiệm để phân tích và xử lý. Trong trường hợp mẫu được lấy ở xa và chưa thể chuyển ngay tới phòng xét nghiệm thì cần được bảo quản ở nhiệt độ 4 độ C và phải giữ trong đá lạnh trên đường chuyển đến trung tâm xét nghiệm.
- Tiến hành tách, chiết DNA của thai từ dịch ối.
- Thực hiện các phản ứng PCR trên máy luân nhiệt trong 2,5 giờ.
- Sau khi luân nhiệt PCR sẽ sử dụng máy ABI 3500 để điện di mao quản và phân tích kết quả.
5. Ưu nhược điểm của phương pháp xét nghiệm QF-PCR
5.1. Ưu điểm
- Độ chính xác của xét nghiệm trong xác định tình trạng lệch bội NST phổ biến (như hội chứng Down, Patau, Edward, Klinefelter, Turner) lên tới 100%.
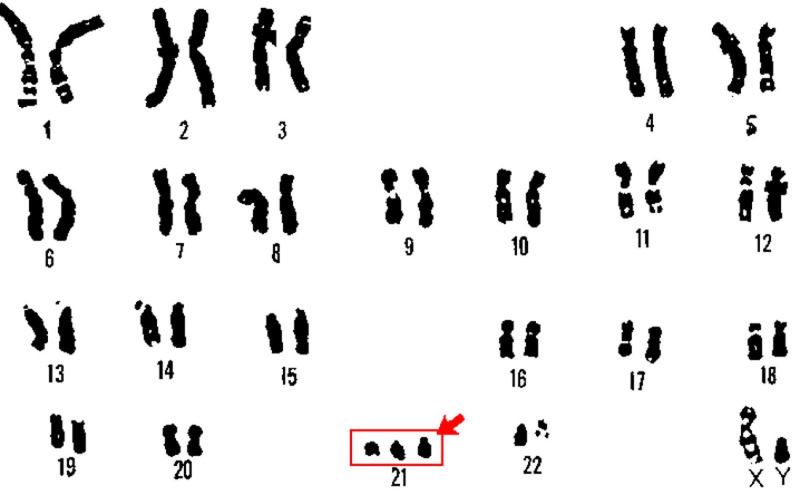
Xét nghiệm QF-PCR chẩn đoán chính xác 100% hội chứng Down
- Thời gian trả kết quả nhanh (thường từ 2 - 3 ngày) do không mất thời gian nuôi cấy.
- Có thể tiến hành xét nghiệm với lượng ít tế bào ối.
- Độ nhạy và độ đặc hiệu cao.
- Năng suất cao, giá thành thực hiện xét nghiệm hợp lý.
5.2. Nhược điểm
- Chỉ đánh giá được trường hợp lệch bội của 5 NST trong tổng số 46 chiếc NST trong bộ NST.
- Một số bất thường về mặt cấu trúc như chuyển đoạn, đảo đoạn, thể khảm,... không phát hiện được thông qua xét nghiệm.
- Xét nghiệm cũng không giúp xác định được các trường hợp mất đoạn NST với kích thước dưới 2Mb.
6. Một số lưu ý khi thực hiện xét nghiệm
- Thai phụ nên thực hiện xét nghiệm khi có chỉ định của bác sĩ, thường là từ tuần thứ 16 đến tuần thứ 18. Việc thực hiện chọc lấy dịch ối quá sớm (chưa đủ 16 tuần) hoặc quá muộn (sau 18 tuần) có thể dẫn đến nguy cơ sảy thai hoặc tổn thương thai.
Xét nghiệm QF-PCR chọc ối nên được thực hiện vào tuần thứ 16 - 24
- Trước khi làm xét nghiệm nên tham khảo ý kiến bác sĩ về những hạn chế có thể ảnh hưởng đến kết quả xét nghiệm. Đặc biệt cần thông báo với bác sĩ về các loại thuốc hoặc thực phẩm chức năng đang sử dụng.
- Sau khi chọc ối làm xét nghiệm, thai phụ cần nghỉ ngơi tại cơ sở y tế lấy mẫu khoảng 2 tiếng để được theo dõi và lưu ý làm việc nhẹ nhàng trong 2 tuần sau đó.
- Thai phụ nên kết hợp chế độ sinh hoạt lành mạnh và chế độ dinh dưỡng hợp lý để dưỡng thai đồng thời đảm bảo sức khỏe cho chính mình. Ngoài ra thai phụ cũng nên uống nhiều nước và nghỉ ngơi để nhanh hồi phục.
7. Xét nghiệm QF-PCR tại Bệnh viện Đa khoa MEDLATEC
Xét nghiệm này là phương pháp cần sử dụng đến các kỹ thuật và hệ thống máy móc hiện đại. Chính vì vậy mà Bệnh viện Đa khoa MEDLATEC là một trong những địa chỉ uy tín hàng đầu được nhiều người tìm đến khi có nhu cầu làm xét nghiệm.
Bệnh viện Đa khoa MEDLATEC có 24 năm kinh nghiệm trong lĩnh vực xét nghiệm, với hệ thống xét nghiệm đạt tiêu chuẩn chất lượng quốc tế ISO 15189:2012 cùng đội ngũ y bác sĩ nhiệt tình, giàu chuyên môn chắc chắn sẽ đem đến cho khách hàng những trải nghiệm dịch vụ hài lòng nhất.
Bên cạnh đó, bệnh viện còn cung cấp bảo lãnh viện phí đối với những bệnh nhân có thẻ bảo hiểm của 33 công ty bảo hiểm trên toàn quốc như Bảo Việt, Dai-ichi Life, PJICO,...
Hiện nay, Bệnh viện Đa khoa MEDLATEC đã và đang cung cấp dịch vụ lấy mẫu xét nghiệm tại nhà nhằm tạo điều kiện thuận lợi nhất cho người bệnh. Người bệnh khi có nhu cầu có thể liên hệ với tổng đài hoặc trực tiếp đăng ký trên website, sau đó sẽ có nhân viên y tế đến tận nơi để lấy mẫu tiến hành xét nghiệm.
Mọi chi tiết vui lòng liên hệ Bệnh viện Đa khoa MEDLATEC qua hotline: 1900 56 56 56 để được tư vấn chi tiết hơn.


