Ung thư đại tràng là một trong những loại ung thư đường tiêu hóa phổ biến nhất. Theo GLOBOCAN 2020 tại Việt Nam, ung thư đại trực tràng đứng hàng thứ 5 về cả tỉ lệ mắc mới và tử vong. Có nhiều hội chứng đại tràng di truyền làm tăng nguy cơ phát triển ung thư. Khoa học kỹ thuật phát triển và sự ra đời của nhiều dấu ấn sinh học phân tử khối u đã giải thích được nhiều cơ chế di truyền phức tạp của bệnh đồng thời cung cấp phương tiện giúp sàng lọc, chẩn đoán và điều trị bệnh có hiệu quả.
18/05/2021 | Tìm hiểu các giai đoạn của ung thư đại tràng 03/05/2021 | Tổng hợp những phương pháp giúp bạn phát hiện sớm ung thư đại tràng 19/11/2020 | Triệu chứng ung thư đại tràng sớm và cách điều trị 16/09/2020 | Bệnh ung thư đại tràng nguy hiểm như thế nào?
Ung thư đại tràng và các yếu tố nguy cơ
Là bệnh lý ác tính phổ biến thứ ba và ung thư gây tử vong cao thứ hai, ung thư đại trực tràng gây ra ước tính 1,9 triệu trường hợp mắc và 0,9 triệu trường hợp tử vong trên toàn thế giới vào năm 2020. Tỷ lệ mắc bệnh cao hơn ở các nước phát triển và gia tăng mạnh mẽ ở các nước đang phát triển cùng với sự phát triển của nền kinh tế. Hơn nữa, tỷ lệ mắc ung thư đại tràng khởi phát sớm cũng tăng nhanh. Điều đó đặt ra thách thức ngày càng tăng về sức khỏe cộng đồng trên toàn cầu.
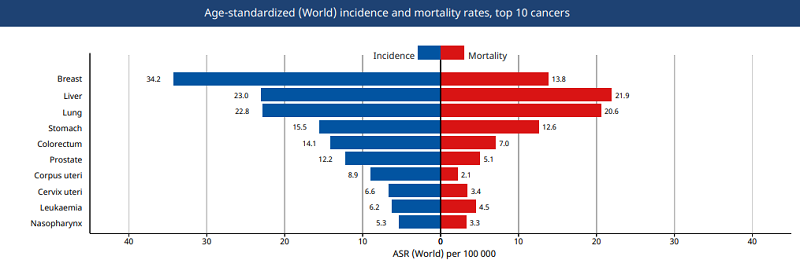
Ung thư đại trực tràng đứng hàng thứ 5 về tỷ lệ mắc bệnh và tử vong (Theo GLOBOCAN Việt Nam 2020)
Lý giải về một số nguyên nhân quan trọng khiến số người mắc và tử vong vì ung thư nói chung và ung thư đại tràng nói riêng tại Việt Nam tăng nhanh bao gồm 2 nhóm nguyên nhân chính: Nhóm nguy cơ thay đổi được (môi trường, lối sống…) và không thay đổi được (tuổi và quá trình lão hóa, yếu tố di truyền…). Dân số Việt Nam ngày càng tăng nhanh và già hóa. Khi tuổi càng cao, thời gian tiếp xúc với các tác nhân sinh ung thư càng kéo dài dẫn đến khả năng phát sinh khối u càng lớn, đặc biệt trong điều kiện môi trường ô nhiễm hiện nay. Sống trong xã hội công nghiệp hóa, con người đã hình thành nhiều các lối sống có hại cho sức khỏe như hút thuốc lá (tăng nguy cơ mắc trên 20 loại ung thư khác nhau và 90% nguyên nhân của ung thư phổi), lạm dụng bia rượu (liên quan đến ung thư dạ dày, thực quản, ung thư gan…), chế độ ăn uống nhiều mỡ động vật, ít chất xơ, ăn nhiều thực phẩm chế biến sẵn (gây ung thư thực quản, đại trực tràng…), thói quen ít vận động…Bên cạnh đó, nhiều kỹ thuật tiên tiến trong y học giúp phát hiện sớm và điều trị bệnh hiệu quả hơn. Người dân cũng nhận thức tốt hơn về việc chủ động khám tầm soát ung thư.
Như vậy, ung thư đại tràng có liên quan chặt chẽ đến tuổi, lối sống đặc biệt trên những người có tiền sử mắc các bệnh polyp đại trực tràng, viêm nhiễm mạn tính, các hội chứng di truyền như hội chứng Lynch, hội chứng FAP (Familial Adenomatous Polyposis), Hội chứng Gardner, Hội chứng Peutz- Jeghers…
Sàng lọc và chẩn đoán ung thư đại tràng
Ung thư đại tràng thường tiến triển âm thầm với các triệu chứng không rõ ràng. Phần lớn các trường hợp người bệnh đến khám ở giai đoạn muộn, khối u đã di căn xa khiến cho việc điều trị gặp khó khăn, tiên lượng sống thêm xấu. Một số triệu chứng có thể gặp như rối loạn tiêu hóa, đau bụng, đi ngoài phân nhầy máu, gầy sút cân không rõ nguyên nhân…
Nếu được chẩn đoán sớm, khả năng điều trị triệt căn là phẫu thuật cắt bỏ khối u dễ dàng, tỷ lệ sống sót sau 5 năm lên đến trên 90%. Để làm được điều đó, mỗi người cần chủ động khám và sàng lọc bệnh định kỳ, tìm kiếm phát hiện các dấu hiệu tiền ung thư hoặc ung thư còn ở giai đoạn tại chỗ.
Với ung thư đại tràng, cần khuyến cáo việc sàng lọc nên được tiến hành ở độ tuổi trên 40, có tiếp xúc với các yếu tố nguy cơ. Ngoài thăm khám lâm sàng, bác sĩ chuyên khoa sẽ sử dụng một số phương tiện cận lâm sàng như xét nghiệm tìm máu ẩn trong phân, chất chỉ điểm khối u trong máu, siêu âm, chụp CT ổ bụng hoặc MRI khung đại tràng, nội soi đại tràng ống mềm và sinh thiết chẩn đoán nếu có tổn thương nghi ngờ.
Điều trị ung thư đại tràng
Điều trị ung thư đại tràng là đa mô thức, kết hợp nhiều phương pháp: Phẫu thuật, hóa trị, xạ trị, dinh dưỡng, tâm lý liệu pháp và chăm sóc giảm nhẹ…Những năm gần đây, sự xuất hiện nhiều phương pháp điều trị tân tiến, các thuốc mới giúp tiên lượng sống của các bệnh nhân được cải thiện rất nhiều. Phải kể đến các kỹ thuật xạ trị hiện đại như xạ trị điều biến thể tích (VMAT- Volumetric Modulated Arc Therapy), xạ trị điều biến liều (IMRT- Intensity Modulated Radiation Therapy), phẫu thuật nội soi bằng Robot, xạ phẫu tổn thương di căn não bằng Gamma Knife, thuốc điều trị nhắm trúng đích phân tử, liệu pháp miễn dịch…đã được triển khai rộng rãi tại nhiều trung tâm, bệnh viện ung bướu trên cả nước.
Ung thư đại tràng và tính di truyền
Các yếu tố gợi ý một người mắc ung thư đại tràng có tính di truyền như:
-
Tiền sử gia đình mắc ung thư đại tràng và/hoặc đa polyp
-
Mắc cùng lúc trên hai loại ung thư trong đó có ung thư đại tràng
-
Sự tồn tại của nhiều bệnh ung thư khác nhau trong gia đình phù hợp với các hội chứng di truyền đã biết, như ung thư nội mạc tử cung và ung thư đại tràng
-
Chẩn đoán bệnh khi trẻ tuổi

Phân loại ung thư đại tràng và các hội chứng đại tràng di truyền
Hầu hết các trường hợp là di truyền trội trên nhiễm sắc thể thường, trừ các hội chứng liên quan đến đột biến gen MUTYH và NTHL1 là di truyền gen lặn.
Có nhiều mô hình dự đoán khối u để ước tính xác suất mắc ung thư của một người mang các đột biến gây bệnh, đặc biệt ở hệ thống gen tham gia sửa chữa DNA bắt cặp sai (MMR- Mismatch repair) liên quan hội chứng Lynch - hội chứng ung thư đại tràng di truyền phổ biến nhất. Đó là mô hình dự đoán MMRpro, MMRpredict và PREMM5. Các cá nhân có nguy cơ định lượng từ 2,5% trở lên trên thang PREMM5 hoặc trên 5% với MMRpro hoặc MMRpredict đều được khuyến cáo thực hiện các xét nghiệm đánh giá di truyền.
Đột biến gen và các hội chứng đại tràng liên quan
Có 2 hội chứng đại tràng di truyền tăng nguy cơ mắc ung thư hay gặp:
-
Hội chứng đa polyp có tính chất gia đình: Bao gồm đa polyp đại trực tràng gia đình thể điển hình (FAP- Familial Adenomatous Polyposis) và thể nhẹ (AFAP- Attenuated Familial Adenomatous Polyposis) do các biến thể trong gen APC gây ra; các đa polyp liên quan các biến thể của gen MUTYH…
-
Hội chứng Lynch (ung thư đại tràng di truyền không polyp) gây ra bởi các đột biến dòng mầm trong các gen DNA MMR (MLH1, MSH2, MSH6, PMS2) và mất đoạn gen EPCAM.

Ung thư đại tràng có liên quan đến yếu tố gia đình
Ngoài ra còn nhiều hội chứng khác ít gặp hơn như hội chứng Cowden (đột biến gen PTEN), hội chứng Peutz-Jeghers (đột biến gen STK11)…
Hiện còn nhiều nghiên cứu trên toàn bộ các gen mang lại nhiều hứa hẹn trong việc xác định các alen gây bệnh phổ biến khác, tăng tính nhạy cảm với ung thư, những ảnh hưởng lâm sàng của những phát hiện này vẫn chưa rõ ràng.
Ung thư đại tràng di truyền và quản lý lâm sàng
Hiện đang trở thành tiêu chuẩn chăm sóc áp dụng ở nhiều trung tâm. Tất cả các bệnh nhân được chẩn đoán ung thư đại tràng ở bất kì độ tuổi nào đều được sàng lọc hội chứng Lynch thông qua xét nghiệm hóa mô miễn dịch hoặc sinh học phân tử đánh giá sự mất ổn định vị vệ tinh khối u (MSI- Microsatellite Instability) là hậu quả của sự suy giảm chức năng của một trong các gen sửa chữa bắt cặp DNA sai (MMR). Ngoài ra cũng có những tiêu chí khác áp dụng như sử dụng tiêu chuẩn Bethesda đã được sửa đổi để chỉ định sàng lọc hội chứng Lynch cho một người.
Nội soi đại tràng để sàng lọc và theo dõi ở những người mắc ung thư đại tràng di truyền có liên quan đến việc cải thiện tỷ lệ sống sót. Ví dụ, theo dõi bệnh nhân mắc hội chứng Lynch bằng nội soi đại tràng nên được thực hiện 1 đến 2 năm một lần, và trong một nghiên cứu kéo dài 3 năm, đã cho thấy giảm tỷ lệ mắc và tử vong do ung thư đại tràng.

Nội soi đại tràng để sàng lọc và theo dõi ở những người mắc ung thư đại tràng di truyền
Phẫu thuật dự phòng cũng được chứng minh cải thiện khả năng sống sót ở bệnh nhân đa polyp. Thời gian và mức độ phẫu thuật giảm nguy cơ thường phụ thuộc vào số lượng polyp, kích thước, có gây triệu chứng không, mô bệnh học…Quyết định phẫu thuật cũng phải cân nhắc các yếu tố như độ tuổi, các bệnh lý đi kèm, giai đoạn khối u và nguyện vọng của bệnh nhân.
Một số loại thuốc cũng được nghiên cứu trong việc quản lý hội chứng Lynch và đa polyp gia đình FAP. Ở bệnh nhân FAP, celecoxib và sulindac có liên quan đến giảm tiến triển về số lượng và kích thước polyp. Một thử nghiệm mù đôi, ngẫu nhiên có đối chứng đánh giá hiệu quả của sulindac cộng một thuốc phân tử nhỏ ức chế thụ thể yếu tố phát triển biểu bì, erlotinib, so với giả dược, cho thấy khả năng ức chế polyp tá tràng. Sử dụng aspirin (với liều 600mg mỗi ngày) đã được chứng minh là có tác dụng ngăn ngừa tỷ lệ mắc ung thư ở bệnh nhân mắc hội chứng Lynch.
Các liệu pháp miễn dịch mới được đánh giá có hiệu quả trong các khối u thiếu MMR, bao gồm cả những khối u liên quan đến hội chứng Lynch. Sử dụng các kháng thể ức chế điểm kiểm soát miễn dịch PD-1 như Pembrolizumab và Nivolumab được chứng minh thu được các kết quả tích cực, bao gồm thời gian sống bệnh không tiến triển, tỷ lệ kiểm soát bệnh.
Hiện tại, Bệnh viện Medlatec có triển khai nhiều gói xét nghiệm nhằm sàng lọc phát hiện sớm các bệnh lý ung thư di truyền trong đó có ung thư đại tràng. Mọi thắc mắc xin liên hệ Tổng đài 1900 565656 để được tư vấn.


