Theo Tổ chức Globocan thuộc WHO, năm 2012, có 952.000 ca ung thư dạ dày mới (chiếm 6,8% tổng số các loại K) được phát hiện trên toàn thế giới.
17/05/2019 | Bệnh viêm màng não mủ và các xét nghiệm chẩn đoán 07/05/2019 | Mẫu xét nghiệm chẩn đoán bệnh sởi 07/05/2019 | Tầm soát, chẩn đoán sớm ung thư vú chỉ với 449.000 đồng
Tỷ lệ K dạ dày xếp thứ 5 trong số các K, sau K phổi, vú, đại trực tràng và tuyến tiền liệt. Hơn 70% các ca K dạ dày xảy ra ở các nước đang phát triển và khoảng 50% xảy ra ở Đông Á, chủ yếu là Trung Quốc. Tỷ lệ mắc K dạ dày từ 3,3 đối với nam và 2,6 đối với nữ ở Tây Phi đến 35,4 đối với nam và 13,8/100.000 đối với nữ ở Đông Á.
K dạ dày là nguyên nhân gây tử vong thứ ba ở cả hai giới trên thế giới, với 723.000 ca tử vong (chiếm 8,8%) trong năm 2012. Tỷ lệ tử vong do K dạ dày cao nhất xảy ra ở Đông Á (24/100.000 đối với nam và 9,8/100.000 đối với nữ).
Tại Việt Nam, K dạ dày có tỷ lệ mắc vào loại cao nhất thế giới (>15,4/100.000 đối với nam và >8,2/100.000 đối với nữ) . Mỗi năm Việt Nam phát hiện khoảng 10.000 ca K dạ dày.
Các yếu tố nguy cơ của K dạ dày có thể gồm: nhiễm Helicobacter pylori (65-80%), tiền sử gia đình bị K dạ dày (10%), tuổi (74 ở nam, 74 ở nữ) uống rượu, hút thuốc lá, ăn nhiều muối, béo phì, …
Nhiều nghiên cứu đã chứng minh rằng viêm teo dạ dày (atrophic gastritis) và chuyển sản ruột (intestinal metaplasia) là các tổn thương tiền ung thư (precancerous lesions) của ung thư dạ dày.
Nếu được chẩn đoán ở giai đoạn sớm tỷ lệ sống sót trên 5 năm của bệnh nhân K dạ dày vượt quá 90%.
Các phương pháp chẩn đoán viêm teo dạ dày và chuyển sản ruột là nội soi dạ dày, mô bệnh học và định lượng PG1, PG2 và tỷ lệ PG1/PG2.
1. Sinh học của pepsinogen
Pepsinogen (PG) là tiền enzyme (proenzyme) của pepsin - một enzyme thủy phân protein- được bài tiết bởi các tế bào niêm mạc của dạ dày. Pepsinogen là một protein gồm 375 gốc acid amin, có khối lượng phân tử 42 kDa. Pepsinogen được tồn tại dưới hai dạng: pepsinogen I (PG I) và pepsinogen II (PG II). Pepsinogen I được tổng hợp bởi các tế bào chính của niêm mạc ở vùng đáy dạ dày, trong khi PG II được tổng hợp bới các tế bào niêm mạc của tất cả các vùng tâm vị, vùng đáy, vùng hang vị và của hành tá tràng (Mukoubayashi C, et al 2007 [8]) (Hình 1).
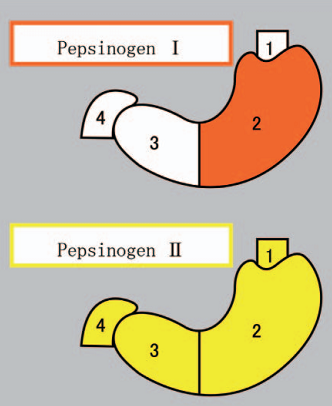
Hình 1. Sự sản xuất pepsinogen I (màu đỏ) và pepsinogen 2 (màu vàng) ở các vùng khác nhau của dạ dày và hành tá tràng: 1: vùng tâm vị (cardia), 2: vùng đáy vị (fundus), 3: vùng hang môn vị (pylonic antrum), 4: hành tá tràng (duodenum).
Pepsinogen không chỉ được tiết vào trong lòng dạ dày, được thủy phân thành pepsin nhờ tác dụng hoạt hóa của acid chlohydric của dạ dày để thủy phân protein thức ăn, mà một phần nhỏ còn được bài tiết vào máu. Mức độ của hai loại pepsinogen I và II huyết thanh phản ánh tình trạng hình thái và chức năng của các phần khác nhau của niêm mạc dạ dày-hành tá tràng. Khi hoạt động của niêm mạc vùng đáy dạ dày bị giảm, mức đô pepsinogen I huyết thanh giảm, trái lại mức độ PGII huyết thanh không thay đổi. Kết quả là, sự giảm dần của tỷ số PGI/PGII liên quan chặt chẽ với sự tiến triển tăng dần từ niệm mạc vùng đáy bình thường thành viêm teo dạ dày, lúc này số lượng tế bào chính giảm đi. Chính vì vậy, sự giảm mức độ pepsinogen I huyết thanh và tỷ lệ PGI/II có thể được sử dụng để đánh giá nguy cơ và phát hiện sớm ung thư dạ dày ở bệnh nhân.
2. Chỉ định của xét nghiệm PGI, II và tỷ lệ PGI/PGII
- Các xét nghiệm pepsinogen I, II và tỷ lệ PGI/II được sử dụng để sàng lọc và chẩn đoán ung thư dạ dày nên thường được chỉ định khi bệnh nhân có các triệu chứng sớm của ung thư dạ dày như:
+ Khó tiêu dai dẳng
+ Ợ hơi
+ Cảm thấy no rất nhanh khi ăn
+ Đầy hơi sau khi ăn
+ Mệt mỏi
+ Đau vùng thượng vị
+ Nôn
-
Các xét nghiệm này cũng có thể được chỉ định khi bệnh nhân có các triệu chứng muộn của ung thư dạ dày như:
+ Xuất hiện máu trong phân hoặc phân đen
+ Ăn mất ngon
+ Giảm cân
+ Ứ dịch trong dạ dày
+ Thiếu máu
+ Vàng da, vàng mắt
3. Giá trị tham chiếu của PGI, II và tỷ lệ PGI/PGII
Giá trị bình thường của mức độ PGI huyết thanh ở những người khỏe mạnh là: PGI là 215,7 ± 15,0 ng/mL, của PGII là 18,3 ± 2,0 ng/mL và của PGI/PGII là 13,2 ± 0,6 (De Re, et al 2016) [2]).
Mức độ PGI, PGII và tỷ lệ PGI/II ở nam cao hơn ở nữ và tăng dần theo tuổi (Huang RG, et al 2016 [5]).
Giá trị cắt (cut-off) bình thường của mức độ PGI huyết thanh được sử dụng rộng rãi ở nhiều nước trên thế giới là > 70 ng/mL, của PGII là 7,5 ng/mL và của tỷ lệ PGI/II là > 3.
4. Ý nghĩa lâm sàng
4.1. Giá trị của mức độ PGI, PGII và tỷ lệ PGI/PGII trong sàng lọc viêm teo dạ dày.
Mức độ PGI huyết thanh với giá trị cắt (cut-off) ≤ 70 ng/mL được xem là giá trị (+) tính đối với các bệnh tiền ung thư (precancerous diseases of stomach) và ung thư dạ dày.
Tỷ lệ PGI/II với giá trị cắt là ≤ 3 được xem là giá trị (+) tính đối với các bệnh tiền ung thư và ung thư dạ dày.
Đối với ung thư dạ dày, người ta đã xác định được quá trình tổn thương về tế bào bệnh học diễn biến theo thứ tự sau: viêm dạ dày mạn (chronic gastritis), viêm teo dạ dày mạn (atrophic chronic gastritis), dị sản (metaplasia) và loạn sản (dysplasia). Vậy mức độ pepsinogen I, II huyết thanh và tỷ lệ PGI/PGII thay đổi như thế nào trong quá trình tiến triển của ung thư dạ dày?
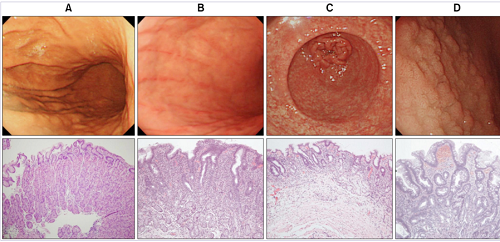
Hình 2. Phân loại các viêm dạ dày (H&E, ×400). (A) Bình thường, (B) viêm dạ dày bề mặt (superficial gastritis), (C) viêm teo dạ dày (atrophic gastritis), (D) intestinal metaplasia. Adapted from Schindler.
4.1.1. Mức độ của PGI, PGII và tỷ số PGI/PGII ở bệnh nhân viêm teo dạ dày
Trong viêm teo dạ dày (atrophic gastritis), mức độ PGI huyết thanh và tỷ lệ PG I/ II ở những bệnh nhân viêm teo dạ dày giảm một cách rất rõ rệt so với người khỏe mạnh (Bảng 1). Như vậy, sự giảm mức độ PGI và tỷ lệ PG I/ II có thể được sử dụng như những dấu ấn cho sinh học cho chẩn đoán các tổn thương dạ dày tiền ung thư (premalignant gastric lesions), điều này có thể giúp sàng lọc để chẩn đoán sớm nguy cơ ung thư dạ dày.
Bảng 1. Mức độ của PGI, PGII và tỷ số PGI/PGII ở bệnh nhân viêm teo dạ dày (De Re, et al 2016) [2].
|
Thông số
|
n
|
PGI (ng/mL)
|
PGII (ng/mL)
|
PGI/PGII
|
|
Đối chứng
|
53
|
215,7 ± 15,0
|
18,3 ± 2,0
|
13,2 ±0,6
|
|
Viêm teo dạ dày
|
67
|
40,7 ± 13,0
|
10,8 ± 2,0
|
3,5 ± 0,5
|
|
Giá trị P
|
|
<0,001
|
0,001
|
<0,001
|
Ở bệnh nhân viêm teo dạ dày có H. pylori (-) tính và (+) tính, mức độ PGI, PGII và tỷ số PGI/PGII có sự khác nhau một cách có ý nghĩa rõ rệt (Bảng 2), vì vậy, khi đánh giá kết quả sàng lọc viêm teo dạ dày cần chú ý điều này.
4.1.2. Mức độ của PGI, PGII và tỷ số PGI/PGII ở bệnh nhân viêm teo dạ dày có H.pylori (-) tính và (+) tính
Bảng 2. Mức độ của PGI, PGII và tỷ số PGI/PGII ở bệnh nhân viêm teo dạ dày có H. pylori (-) tính và (+) tính (Dinis-Ribeiro, et al 2004) [3].
|
H;Pylori-IgG
|
PGI (ng/mL)
|
PGII (ng/mL)
|
PGI/PGII
|
|
(-) tính
|
38,5 ± 5,4
|
10,8 ± 1,4
|
4,0 ± 0,3
|
|
(+) tính
|
50,5 ± 4,4
|
18,8 ± 2,3
|
3,0 ± 0,2
|
|
Giá trị P
|
0,013
|
<0,001
|
0,004
|
Để chẩn đoán phân biệt ung thư dạ dày với các bệnh dạ dày khác, Zhang X, et al (2014) [9] đã so sánh mức độ PGI, II và tỷ số PGI/II của các bệnh nhân bị các bệnh dạ dày (như viêm dạ dày thể không teo hoặc teo mạn tính, loét dạ dày hoặc hành tá tràng, ung thư dạ dày giai đoạn sớm và giai đoạn tiến triển) và của người khỏe mạnh, đã thấy rằng các bệnh nhân ung thư dạ dày giai đoạn sớm và giai đoạn tiến triển có mức độ pepsinogen I và tỷ số PGI/II thấp hơn một cách có ý nghĩa so với các giá trị này ở người bình thường (với P<0,005) (Bảng 3).
4.1.3. So sánh mức độ của PGI, PGII huyết thanh và tỷ lệ PGI/PGII ở các bệnh dạ dày khác nhau
Bảng 3. Mức độ của PGI, PGII và tỷ lệ PGI/PGII ở các bệnh dạ dày khác nhau (Zhang X, et al 2014) [9].
|
TT
|
Các nhóm nghiên cứu
|
n
|
PGI (ng/mL)
|
PGII (ng/mL)
|
PGI/PGII
|
|
1
|
Người khỏe mạnh
|
34
|
118,39 ± 47,80
|
12,39 ± 5,90
|
11,74 ± 6,23
|
|
2
|
Viêm dạ dày không teo
|
55
|
112,46 ± 51,71
|
12,57 ± 5,98
|
10,63 ± 5,74
|
|
3
|
Viêm teo dạ dày
|
20
|
93,63 ± 49,34
|
10,85 ± 4,58
|
11,07 ± 5,78
|
|
4
|
Ung thư dạ dày sớm
|
13
|
71,48 ± 28,78**
|
14,22 ± 4,90
|
5,19 ± 1,70**
|
|
5
|
Ung thư dạ dày tiến triển
|
69
|
53,39 ± 34,03**
|
12,29 ± 5,63
|
4,99 ± 3,76**
|
|
6
|
Loét dạ dày
|
36
|
147,58 ± 57,81**
|
15,60 ± 13,42
|
14,47 ± 13,02
|
|
7
|
Loét hành tá tràng
|
31
|
217,43 ± 51,12**
|
21,90 ± 19,45*
|
18,57 ± 16,63*
|
|
8
|
Đã cắt dạ dày
|
23
|
40,70 ± 15,38**
|
8,52 ± 4,52
|
4,43 ± 2,38**
|
*p<0,05. **P<0,005 so với đối chứng.Các số liệu là trung bình ± SD.
4.1.4. Sự tương quan giữa tỷ lệ PGI/PGII và mức độ viêm teo dạ dày đánh giá bằng nội soi
Theo Lee JY, et al 2014 [7], tỷ lệ PGI/PGII tương quan nghịch (giảm) một cách có ý nghĩa theo mức độ tiến triển của viêm teo dạ dày từ C-1 đến O-3 (R2=0,873, P<0,001) (Hình 3).
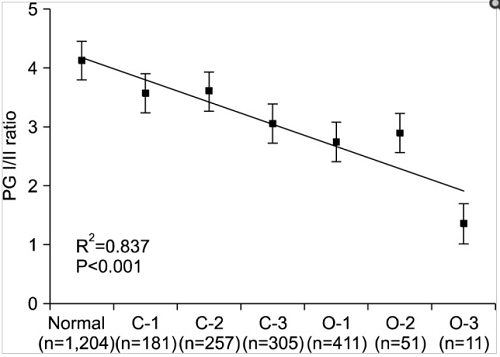
Hình 3. Sự tương quan giữa tỷ lệ PGI/PGII và mức độ viêm teo dạ dày. Tỷ lệ PGI/PGII giảm một cách có ý nghĩa theo mức độ tiến triển của viêm teo dạ dày. Số liệu là giá trị trung bình ± SD.
4.1.5. Độ nhạy, độ đặc hiệu và AUC trong chẩn đoán viêm teo dạ dày của các tác giả khác nhau
Ở giá trị cắt thường được sử dụng nhất của PGI huyết thanh là ≤70 ng/mL và của tỷ lệ PGI/PGII là ≤3,0, độ nhạy, độ đặc hiệu và diện tích dưới đường cong ROC trung bình của PG huyết thanh trong chẩn đoán viêm teo dạ dày với độ tin cậy 95% đã công bố của các tác giả khác nhau trên thế giới được thể hiện trên bảng 7 (Huang Y, et al 2015) [4].
Bảng 4. Độ nhạy, độ đặc hiệu và AUC trong chẩn đoán viêm teo dạ dày của các tác giả khác nhau (Huang Y, et al 2015) [4].
|
TT
|
Tác giả, năm
|
Độ nhạy (%)
|
Độ đặc hiệu (%)
|
AUC (%)
|
|
1
|
Keki M, 1991
|
67
|
87
|
84
|
|
2
|
Inoue M, 1998
|
68
|
90
|
85
|
|
3
|
Oksanen A, 2000
|
73
|
86
|
85
|
|
4
|
Wu KC, 2004
|
67
|
89
|
84
|
|
5
|
Sierra R, 2006
|
67
|
90
|
86
|
|
6
|
Chae H, 2008
|
68
|
88
|
85
|
|
7
|
Aulia D, 2009
|
69
|
89
|
87
|
|
8
|
Agkoc M, 2010
|
67
|
87
|
84
|
|
9
|
He C, 2011
|
69
|
89
|
86
|
|
10
|
Zoalfaghari A, 2013
|
69
|
89
|
86
|
4.2. Giá trị của mức độ PGI, PGII và tỷ lệ PGI/PGII trong chẩn đoán ung thư dạ dày
4.2.1. Mức độ PGI, PGII và tỷ lệ PGI/PGII trong ung thư dạ dày
Trong ung thư dạ dày, mức độ PGI, PGII và tỷ lệ PGI/PGII đều giảm một cách rõ rệt so với đối chứng khỏe mạnh (Bảng 5).
Bảng 5. Mức độ của PGI, PGII và tỷ số PGI/PGII ở bệnh nhân ung thư dạ dày (De Re V, et al, 2016) [2].
|
Thông số
|
n
|
PGI (ng/mL)
|
PGII (ng/mL)
|
PGI/PGII
|
|
Đối chứng
|
53
|
215,7 ± 15,0
|
18,3 ± 2,0
|
13,2 ± 0,6
|
|
Ung thư dạ dày gđ 1
|
82
|
110,2 ± 13,0
|
11,2 ± 2,0
|
10,0 ± 0,5
|
|
Giá trị P
|
|
<0,001
|
0,001
|
<0,001
|
4.2.2. Mức độ PGI, PGII và tỷ lệ PGI/PGII ở ung thư dạ dày có Hp (+) tính và (-) tính.
Ở bệnh nhân ung thư dạ dày, PGI không có sự khác nhau có ý nghĩa giữa bệnh nhân có Hp (-) và (+) tính (P=0,96), nhưng PGII ở bệnh nhân có Hp (+) cao hơn rõ rệt so với ở bệnh nhân có Hp (-) tính (P=0,01), còn tỷ lệ PGI/PGII ở bệnh nhân có Hp (+) lại thấp hơn rõ rệt so với ở bệnh nhân có Hp (-) tính (p=0,01) (Bảng 6).4.2.2. Mức độ PGI, PGII và tỷ lệ PGI/PGII ở ung thư dạ dày có Hp (+) tính và (-) tính.
Bảng 6. Mức độ PGI, PGII và tỷ lệ PGI/PGII ở bệnh nhân ung thư dạ dày có (+) tính và (-) tính (Cao XY, et al 2012 [1]).
|
Thông số
|
H.pylory (+) (n=311)
|
H.pylory (-) (n=139)
|
P
|
|
PGI (ng/mL)
|
92,2 (53,0-145,3)
|
94,4 (38,9-148,8)
|
0,96
|
|
PGII(ng/mL)
|
18,4 (10,4-30,0)
|
13,3 (7,7-22,5)
|
0,01
|
|
PGI/PGII
|
5,1 (3,5-7,2)
|
6,2 (3,5-10,0)
|
0,01
|
4.2.3. Mức độ PGI, PGII và tỷ lệ PGI/PGII có sự thay đổi ở các giai đoạn ung thư dạ dày
PGI giảm dần theo giai đoạn của ung thư dạ dày một cách có ý nghĩa (P=0,02), trong khi PGII và tỷ lệ PGI/PGII chỉ có xu hướng giảm (Bảng 7).4.2.3. Mức độ PGI, PGII và tỷ lệ PGI/PGII có sự thay đổi ở các giai đoạn ung thư dạ dày.
Bảng 7. Mức độ PGI, PGII huyết thanh và tỷ lệ PGI/PGII ở các giai đoạn ung thư dạ dày (Cao XY, et al 2012 [1]).
|
Dấu ấn sinh học
|
Giai đoạn I (n=64)
|
Giai đoạn II (n=182)
|
Giai đoạn III (n=145)
|
Giai đoạn IV (n=59)
|
P
|
|
PGI (ng/mL)
|
101,4 (76,3-147,3)
|
96,3 (44,7-167,2)
|
85,8 (43,4-133,3)
|
71,5 (35,7-137,0)
|
0,02
|
|
PGII (ng/mL)
|
18,4 (12,1-27,2)
|
16,3 (9,3-27,1)
|
15,4 (8,8-28,7)
|
13,1 (6,7-13,1)
|
0,44
|
|
PGI/PGII
|
6,3 (4,5-8,4)
|
5,5 (4,0-8,2)
|
4,9 (2,8-7,5)
|
5,1 (3,1-8,1)
|
0,09
|
4.2.4. So sánh mức độ PGI, PGII và tỷ lệ PGI/PGII ở bệnh nhân ung thư dạ dày với viêm teo dạ dày
Ở bệnh nhân viêm teo dạ dày PGI giảm rõ rệt, trong khi ở bệnh nhân ung thư dạ dày, PGI không giảm (P=0,537). Tuy nhiên, vì PGII tăng nhiều hơn trong ung thư dạ nên tỷ lệ PGI/PGII vẫn có giá trị trong sàng lọc ung thư dạ dày (Bảng 8).4.2.4. So sánh mức độ PGI, PGII và tỷ lệ PGI/PGII ở bệnh nhân ung thư dạ dày với viêm teo dạ dày
Bảng 8. So sánh mức độ PGI, PGII và tỷ lệ PGI/PGII ở bệnh nhân ung thư dạ dày, viêm teo dạ dày và đối chứng (Cao XY, et al 2012 [1]).
|
Thông số
|
Ung thư dạ dày
|
Viêm teo dạ dày
|
Đối chứng
|
P (ung thư ↔ đối chứng
|
P (viêm teo ↔ đối chứng
|
|
PGI (ng/mL)
|
93,2 (49,8-147,3)
|
64 (52,3-75,3)
|
92,6 (75,0-116,1)
|
0,537
|
<0,001
|
|
PG2 (ng/mL)
|
15,9 (9,0-28,0)
|
13,9 (11,9-16,9)
|
11,5 (7,1-18,4)
|
<0,001
|
<0,001
|
|
PGI/PGII
|
5,4 (3,5-8,1)
|
4,6 (3,6-5,3)
|
8,4 (6,1-11,1)
|
<0,001
|
<0,001
|
Trong một nghiên cứu về trạng thái pepsinogen và tình trạng nhiễm H.pylori kéo dài 14 năm, Zhang X, et al 2012 [10] đã thấy rằng sự nhiễm H.pylori, bất thường về pepsinogen hoặc cả hai làm tăng tỷ lệ ung thư dạ dày một cách rất rõ rệt (Bảng 9).
4.2.5. Giá trị của PG và tỷ lệ PG1/PG2 và trạng thái H.pylori trong sàng lọc ung thư dạ dày.
Bảng 9. Tỷ lệ ung thư dạ dày trong 14 năm ở các nhóm bệnh nhân với trạng thái pepsinogen và H.pylori khác nhau (Zhang X, et al 2012) [10].
|
Nhóm
|
Trạng thái Pepsinogen
|
H.pylori-Ab
|
Số ca
|
Ung thư, n (%o)
|
RR (95% CI)
|
Giá trị P
|
|
A
|
Bình thường
|
(-) tính
|
464
|
1(2,2)
|
1,00
|
|
|
B
|
Bình thường
|
(+) tính
|
870
|
16 (18,4)
|
8,67 (1,15-65,622)
|
0,012
|
|
C
|
Bất thường
|
(-) tính
|
42
|
2 (47,6)
|
23,150 (2,05-260,89)
|
0,000
|
|
D
|
Bất thường
|
(+) tính
|
125
|
10 (56,0)
|
27,47 (3,35-225,42)
|
0,000
|
4.2.6. Ảnh hưởng của các yếu tố nguy cơ đến tỷ lệ ung thư dạ dày
Các yếu tố nguy cơ gây ung thư dạ dày có thể là giới (nam nhiều hơn nữ), tuổi (trên 60 gấp hơn 4 lần tuổi trẻ hơn), tình trạng nhiễm H.pylori và bất thường về pepsinogen (Bảng 10).
Bảng 10. Các yếu tố nguy cơ ung thư biểu mô dạ dày ở 1.501 bệnh nhân (Zhang X, et al 2012) [10].
|
Các yếu tố nguy cơ
|
Tình trạng
|
Tỷ lệ ung thư (%)
|
OR
|
95% Cl
|
Giá trị P
|
|
Giới
|
Nam
|
16/554 (2,89)
|
|
|
|
|
Nữ
|
10/947 (1,06)
|
0,383
|
0,169-0,865
|
0,021
|
|
Tuổi
|
≤39
|
0/570 (0,00)
|
|
|
|
|
40-59
|
14/691 (2,03)
|
|
|
|
|
≥60
|
12 (240 (5,00)
|
4,049
|
2,170-7,556
|
0,000
|
|
H.pylori-Ab
|
(-) tính
|
3/506 (0,59)
|
|
|
|
|
(+) tính
|
23/995 (2,31)
|
4,345
|
1,278-14,773
|
0,019
|
|
Tình trạng Pepsinogen
|
Bình thường
|
17/1.334
|
|
|
|
|
Bất bình thường
|
7/167 (5,39)
|
3,029
|
1,283-7,153
|
0,011
|
Cũng ở giá trị cắt thường được sử dụng nhất của PGI huyết thanh là ≤70 ng/mL và của tỷ lệ PGI/PGII là ≤3,0, độ nhạy, độ đặc hiệu và diện tích dưới đường cong ROC trung bình của PG huyết thanh trong chẩn đoán ung thư dạ dày với độ tin cậy 95% đã công bố của các tác giả khác nhau trên thế giới được thể hiện trên Bảng 11 (Huang Y, et al 2015) [4].
4.2.7. Độ nhạy, độ đặc hiệu và AUC trong chẩn đoán viêm teo dạ dày của các tác giả khác nhau
Bảng 11. Độ nhạy, độ đặc hiệu và AUC trong chẩn đoán ung thư dạ dày của các tác giả khác nhau (Huang Y, et al 2015) [4].
|
TT
|
Tác giả, năm
|
Độ nhạy (%)
|
Độ đặc hiệu (%)
|
AUC (%)
|
|
1
|
Aoki K, 1997
|
69
|
72
|
76
|
|
2
|
Yoshihara M, 1998
|
67
|
76
|
76
|
|
3
|
Kitahara F, 1999
|
68
|
73
|
75
|
|
4
|
Nomura MY, 2005
|
71
|
71
|
77
|
|
5
|
Kang JM, 2008
|
70
|
74
|
77
|
|
6
|
Agkoc M, 2010
|
68
|
71
|
74
|
|
7
|
Kikuchi R, 2011
|
68
|
74
|
76
|
|
8
|
Shikata,, K, 2012
|
69
|
74
|
76
|
|
9
|
Huang YY, 2013
|
66
|
76
|
75
|
|
10
|
Zhang X, 2014
|
69
|
71
|
75
|
Như vậy, sự giảm mức độ pepsinogen I huyết thanh và tỷ lệ PGI/II là những yếu tố nguy cơ của ung thư dạ dày. Việc sử dụng kết hợp mức độ pepsinogen I huyết thanh và tỷ lệ PGI/II có thể giúp chẩn đoán sớm ung thư dạ dày. Tuy nhiên, một khi xét nghiệm pepsinogen I huyết thanh và tỷ lệ PGI/II (+) tính, để khẳng định chẩn đoán ung thư dạ dày, điều cần thiết là cần xét nghiệm thêm một số dấu ấn ung thư dạ dày khác như CA 72-4, CA 19-9, CEA, cũng như nội soi dạ dày tìm khối u,và sinh thiết các vị trí nghi ngờ ung thư trên khối u để chẩn đoán xác định bằng mô bệnh học.
4.3. Chiến lược sàng lọc viêm teo và ung thư dạ dày
4.3.1. Mức độ nguy cơ ung thư dạ dày đánh giá theo PGI, PGII, tỷ lệ PGI/PGII và trạng thái Hp.
Mức độ nguy cơ K dạ dày đánh giá theo PGI, PGII, tỷ lệ PGI/PGII và trạng thái Hp được chia thành 4 nhóm với các cut-off PGI<70mg/mL và PGI/PGII<3,0.
Bảng 12. Các mức độ nguy cơ K dạ dày đánh giá theo PGI, PGII, tỷ lệ PGI/PGII và trạng thái Hp (Kato M, Aska M, et al, 2012 [6])
|
Nhóm
|
A
|
B
|
C
|
D
|
|
Pepsinogen
|
(-) tính
|
(-) tính
|
(+) tính
|
(+) tính
|
|
H.pylori
|
(-) tính
|
(+) tính
|
(+) tính
|
(-) tính
|
|
Nguy cơ K dạ dày
|
Thấp
|
Vừa
|
Cao
|
Rất cao
|
|
Tỷ lệ Odds
|
1,00
|
4,20
|
11,23
|
14,81
|
|
Nội soi dạ dày
|
5 năm/lần
|
3 năm/lần
|
2 năm/lần
|
1 năm/lần
|
4.3.2. Chiến lược sàng lọc ung thư dạ dày dựa vào PG và HP
Chiến lược sàng lọc nhằm phát hiện sớm K dạ dày được dựa vào tình trạng pepsinogen và Hp của bệnh nhân (Kato M, Aska M, et al, 2012 [6]) (Hình 4).
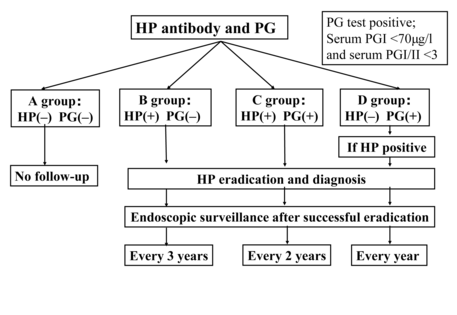
Hình 4. Chiến lược sàng lọc K dạ dày dựa vào PGI, PGII, tỷ lệ PGI/PGII và trạng thái Hp
Khi bệnh nhân có nguy cơ cao hoặc rất cao, cần nội soi dạ dày, sinh thiết khối u để phát hiện sớm K dạ dày và làm thêm một số dấu ấn khối u dạ dày CA 72-4, CA 19-9, CEA để đánh giá hiệu quả điều trị và tiên lượng bệnh.
KẾT LUẬN
1. Mức độ PGI với giá trị cắt (cut-off) là ≤70 ng/mL và tỷ lệ PGI/II với giá trị cắt ≤ 3 thường được sử dụng trong sàng lọc và chẩn đoán sớm viêm teo dạ dày và ung thư biểu mô dạ dày.
2. Trong viêm teo dạ dày, mức độ PGI huyết thanh và tỷ lệ PGI/II giảm một cách rất rõ rệt.
3. Trong ung thư dạ dày, mức độ PGI, PGII và tỷ lệ PGI/II đều giảm một cách rất rõ rệt, riêng trong H.pylori (+) tính, mức độ PGI ít thay đổi, PGII tăng rất rõ rệt, trong khi tỷ lệ PGI/PGII cũng giảm rất rõ rệt.
4. Sự kết hợp giữa PGI, PGII và tỷ lệ PGI/II có thể giúp chẩn đoán phân biệt ung thư dạ dày với các bệnh dạ dày lành tính khác.
5. Khi có nguy cơ cao hoặc rất cao, cần nội soi dạ dày, sinh thiết khối u để phát hiện sớm K dạ dày và làm thêm các dấu ấn CA 72-4, CA 19-9, CEA để đánh giá hiệu quả điều trị, tái phát và tiên lượng.
6. Việc sàng lọc và chẩn đoán sớm ung thư dạ dày thực sự đã làm tăng tỷ lệ sống sót trên 5 năm của bệnh nhân từ <20% lên trên 90%.
TÀI LIỆU THAM KHẢO
1. Cao XY, Jia ZF, Jin MS, Cao DH, Kong F, Suo J, Jiang J. Serum pepsinogen II is a better diagnostic marker in gastric cancer. World J Gastroenterol 2012 Dec 28; 18(48): 7357-7361.
2. De Re V, Orzes E, Canzonieri V, et al. Pepsinogens to Distinguish Patients With Gastric Intestinal Metaplasia and Helicobacter pylori Infection Among Populations at Risk for Gastric Cancer. Clin Transl Gastroentr 2016; 7: e183.
3. Dinis-Ribeiro M, Costa-Pereiray A, Lopes C, et al. Validity of Serum Pepsinogen I/II Ratio for the Diagnosis of Gastric Epithelial Dysplasia and Intestinal Metaplasia during the Follow-Up of Patients at Risk for Intestinal-Type Gastric Adenocarcinoma. Neaplasia 2004 Sep; 6(5): 449-456.
4. Huang Y, Yu J, Kang W, Ma, Z, Ye X, Tian S, Yan C. Significance of Serum Pepsinogens as a Biomarker for Gastric Cancer and Atrophic Gastritis Screening: A Systematic Review and Meta-Analysis. PloS One 2015; 10(11): e0142080.
5. Huang RG, Xiao HL, Zhou B, et al. Serum Pepsinogen Levels Are Correlated With Age, Sex and the Level of Helicobacter pylori Infection in Healthy Individuals. Am J Medical Sci, 2016 Nov; 352 (5): 481-486.
6. Kato M, Asaka M. Recent Development of Gastric Cancer Prevention. Jpn J Clin Oncol 2012; 42 (11): 987-994.
7. Lee JY, Kim N, Lee HS, et al. Correlations Among Endoscopic, Histologic and Serologic Diagnoses for the Assessment of Atrophic Gastritis. J Cancer Prev 2014 Mar; 19(1): 47-55.
8. Mukoubayashi C, Yanaoka K, Ohata H, et al. Serum pepsinogen and gastric cancer screening. Intern Med 2007; 46(6): 261-266.
9. Zhang X, Li JX, Zhang GY, et al. The value of serum pepsinogen levels for the diagnosis of gastric diseases in Chinese Han people in midsouth China. BMC Gastroenterology 2014, 14: 13-18.
10. Zhang X, Xue L, Xing L, et al. Low serum pepsinogen I and pepsinogen I/II ratio and Helicobacter pylori infection are associated with increased risk of gastric cancer: 14-year follow up result in a rural Chinese community. Int J Cancer 2012 Apr; 130(7): 1614-1619.


